
近日,一名80岁高龄的患者因“进行性吞咽困难7+月”到我院胸外科就诊,经内镜下活检后确诊“食管癌”,且具有肿瘤病灶大、浸及范围广、临床分期晚等诸多治疗难点,为手术治疗带来巨大难度,并且只能进行开胸手术的治疗方式,综合考虑到患者手术切口长术后疼痛剧烈这一情况,经麻醉科与胸外专科组讨论后决定为该患者实施“气管插管全身麻醉+胸段硬膜外阻滞麻醉”的麻醉方式。
经过4小时的腹部和胸腔联合手术,患者顺利麻醉复苏,术后通过硬膜外置管连接镇痛泵,通过硬膜外脉冲镇痛泵给药为患者实现个体化与精准化的术后镇痛。在上述实施麻醉方式后患者在术中的各项生命指标均未出现明显波动,手术顺利进行。在胸段硬膜外阻滞技术加持之下,患者术后一天便可自行下床活动,一周后顺利出院,整个治疗周期达到无痛体验,病人和家属均十分满意。
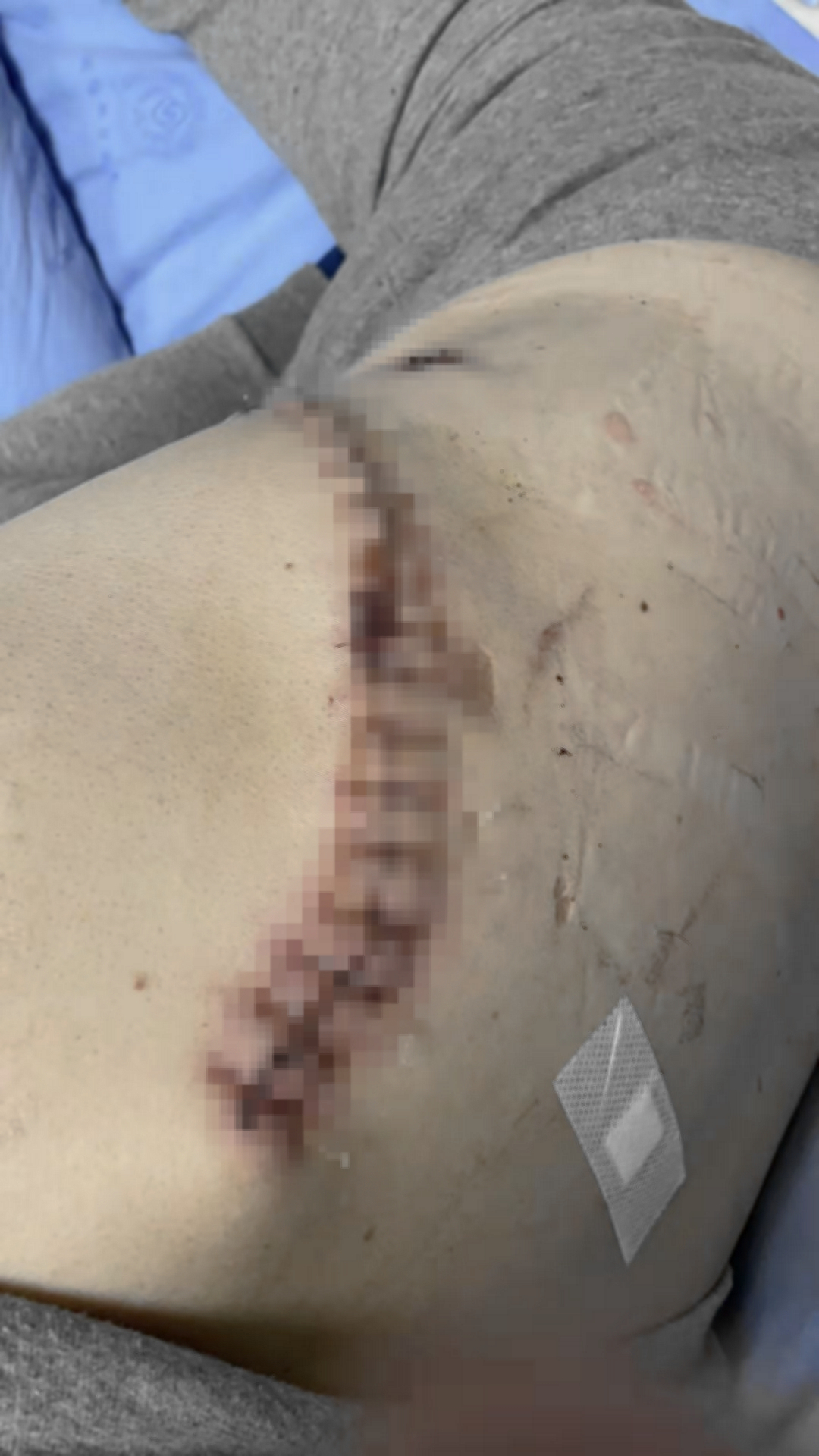
上图便是该患者手术切口的照片,整个切口长度超过30cm,打了马赛克后再看,都还能觉得疼。

大爷康复后给医护团队送来锦旗表示感谢
什么是硬膜外镇痛?
硬膜外镇痛是常用的一种术后镇痛方式,理论上说身躯干的疼痛都可以通过硬膜外腔阻滞来减轻,目前常用于腹部与下肢等低位手术后镇痛,而高位镇痛由于技术操作难度大和术后管理难度大一般很少使用,胸段硬膜外镇痛使用的是低浓度局麻药脉冲式给药,大大减少了术后麻醉风险,主要应用于我院的胸科大手术后的镇痛管理,取得了很好的效果。
什么是超声引导下椎旁阻滞?
除上述术后镇痛方式之外,根据胸科手术的不同方式,我院麻醉科还开展了在超声引导下椎旁阻滞新技术,通过阻滞单侧脊髓背根神经节,不进入硬膜外腔隙,阻断痛觉的神经传导通路,既不影响患者术后运动,又避开了重要的血管,精确阻断“痛觉”,实现了胸科手术治疗周期全程无痛体感,增强了患者就医舒适度体验。
近年来,随着快速康复(ERAS)理论不断实践,围术期通过多模式镇痛,尽量减少全身性阿片类药物的用量,已经成为广泛的共识。我院麻醉科也在ERAS理念指引之下,已扎实掌握并能规范化实施多种高、精、尖的术后镇痛治疗方案。“服务于各外科患者,去除所有手术患者的疼痛!”——这是我们麻醉科的最终目标。





